困在时间里的老人
作者: 霍思伊 林奇欣
记忆的终点是什么?
二十多年过去了,陈萍的记忆仍会把她反复抛回到那天:上海南京路,父亲站在一座天桥对面,不知所措地四处张望,向左走了几步,又慢慢退回原地,再向右走了几步。几分钟前,他刚从酒店送友人离开。现在,酒店在天桥的另一侧,中间只隔了一条窄窄的马路。站在酒店的房间窗前,陈萍看到父亲脸上接近崩溃的神情。“我赶紧出现在他面前,说‘你是不是找不到家了’。”
在社交媒体时代,你可能对阿尔茨海默病(Alzheimer's disease, AD)这个词并不陌生。但除非你的家人恰好是其中之一,否则,你很难理解,这种疾病对一个家庭而言意味着什么。
陈萍的父亲后来被确诊为阿尔茨海默病,随着时间流逝,他开始指着妻子说“这是我同事”,无法认字,也不再愿意和家人交流。慢慢地,父亲的世界里只剩下他自己。
AD已成为我国人群第六大死因。根据2024年7月发布的《中国阿尔茨海默病蓝皮书》,2019年中国AD及相关痴呆总人数为1314万,大约占全球AD患者总数的25.5%。
北京大学全球健康发展研究院的数据显示,到2030年我国AD患者的社会经济总成本预计将达到5074.9亿美元,约合人民币3.2万亿元。今年1月,我国推出首个国家层面针对老年痴呆的行动方案《应对老年期痴呆国家行动计划(2024—2030年)》(以下简称《行动计划》),提出到2030年基本建立老年期痴呆综合连续防控体系。
阿尔茨海默病是一种不可逆的慢性神经退行性疾病,它的最可怕之处,是患者不仅逐渐被剥夺记忆、思维、语言与生活能力,而且最后,将失去与这个世界的所有联结。
我们是否可以阻止这一切的发生?
倒牛奶、囤积癖与“举重运动员”
一向很爱整洁的父亲,如今床上堆满了快递。秩序感似乎从他的生活中消失了。2020年,小仙回老家时发现了这一情况。但是,她没意识到这是某种可怕的信号。
小仙和父母在两地生活,父母在贵州老家。2019年,她把父亲接到广州住了一段时间,发现他的话比以前少了很多,有些话表达不太顺畅。
第二年,她听母亲说父亲经常莫名其妙发脾气,有时候打麻将因为输钱和别人吵架。她想,这不像是父亲会做的事,他年轻时是公认的脾气好。“因为他能吃能睡,身体也不错,看起来像个正常人,我们也没想太多。”小仙对《中国新闻周刊》说。
但到了2021年,情况变得严重了。父女间通过微信的沟通越来越少。小仙后来才知道,那时父亲已难以打字。2021年4月,她才真正意识到,父亲对生活的掌控力降低到了何种程度:先打开牛奶盒的盖子,然后拿出一个杯子,把牛奶倒入杯中,这是倒牛奶的三个步骤,但父亲却做不到。“他完全反应不过来,这时我才觉得不对劲,但也没有想过这会是阿尔茨海默病。”
很多人误以为阿尔茨海默病的症状就是“失忆”。实际上,AD的早期症状有多种,主要分为三类:认知功能障碍、日常生活能力下降和精神行为症状。
广州医科大学附属第二医院神经内科主任、国家认知中心专家组科研组组长刘军对《中国新闻周刊》解释,最常见的是记忆力减退,特别是近期记忆明显下降,“刚刚发生的事情一转头就忘记”;有患者会出现语言或定向力障碍,如表达时找词困难、不辨方向感。此外,还有情绪和性格改变,如曾经健谈的人变得沉默不语、情感淡漠,有少数患者有收藏或囤积癖。“特别是性格变化,早期很容易被忽视。”
王宁的母亲就是如此。2021年,王宁回老家东北看望母亲时发现她有明显的物品囤积癖好,桌上、地上、柜子里全被堆满,而且同类的物品特别多,比如大量的塑料袋与保鲜盒、同样款式的衣服,以及很多酒,“但母亲本人很少喝酒”。
这一年,王宁的母亲只有55岁,刚刚退休不久。直到2022年11月,才被正式确诊为AD,“当时医生说已经很严重了”。
北京大学第六医院是国内最早成立记忆门诊的医院之一,该院记忆障碍诊疗与研究中心主任王华丽有近三十年的阿尔茨海默病临床经验,她曾遇到过一位热爱绘画的老人,每天都会在小区的老年中心完成几幅作品,并送给身边的人,后来逐渐地,他越来越难以兑现送画的承诺,总是觉得自己画出来的感觉不对,不停地重画。

王华丽对《中国新闻周刊》解释,这实际上是认知能力损害的一种表现。绘画需要空间想象力、设计画面结构,以及捕捉脑海中一闪而过的线条与色彩。但随着高级认知能力的衰退,老人构想的画面支离破碎,每一次重画,都是他与自己记忆和认知能力的一场无声对抗。
“每个人擅长的能力都不同,所以AD这种疾病的特点是个体差异很大,需要专业人士结合个体的生活习惯和职业背景综合判断。”她说。
由于阿尔茨海默病的早期症状多元且隐匿性强,导致早期诊断率普遍较低。诊断延迟,已成为AD干预与治疗的最大痛点,也是全球性的挑战。
美国2023年的一项研究表明,800万例预期轻度认知障碍患者中,有740万例未被诊断出来,诊断率还不足10%。在中国,一项2015—2018 年的全国性调查显示,2766例痴呆患者中,71.4%从未因痴呆就医。
郁金泰是复旦大学附属华山医院神经内科主任医师,其团队长期研究AD的预防与诊疗手段。他观察到,近五年,随着老龄化加剧与人们健康理念的提升,以及社会对AD的大力科普,越来越多AD患者在症状出现两三年内就来确诊,“过去一般是五六年,但总的来说,早期诊断比例仍然较低,只有约20%”。
“通常是患者的认知或行为症状严重到明显影响日常生活功能,比如经常迷路、性格改变、生活能力下降等,才会在家属的带领下选择就医。”上海交通大学阿尔茨海默病诊治中心主任肖世富对《中国新闻周刊》说,过去十几年,他接触的多数患者确诊时已发展到AD痴呆的中晚期。
实际上,患者出现明显认知问题前,大脑内的病理变化可能已进展了数十年,AD的病程很漫长,这也为早期发现和干预提供了重要的时间窗口。肖世富指出,按照国际标准,真正进入痴呆期之前,患者一般会经历三个阶段,第一阶段是大脑内已出现病理改变,但患者没有任何感觉的无症状期,至少持续5—10年;第二阶段是主观认知下降阶段(SCD);第三阶段是轻度认知障碍(MCI)期,认知功能有明显下降,但生活功能基本正常。三个阶段一共能持续10—20年。
肖世富认为,SCD和MCI是AD最佳的早期干预阶段,如果能及时介入,通过非药物或药物治疗,患者的痴呆病程可以有效延缓。
“越早越好。否则进入MCI阶段约10年就可能发展为临床痴呆期。如果到AD中晚期再就诊,很多患者的病情较重,可能数年内就进展到大小便失禁、生活不能自理。因为大脑的神经元已大量凋亡。就像一个丢失了肌肉的举重运动员,肌肉减少到一定程度后,无论多么拼命,也无法承担任何重量。”肖世富说。

“温水煮青蛙”
广东东莞市厚街镇,一个典型的外来人口大镇,根据东莞市第七次全国人口普查数据,厚街镇15—59岁人口占比约为81.41%,整体人口结构相对年轻,老年人口比例低。
东莞市厚街医院神经内科主任医师、认知障碍中心负责人林菡对《中国新闻周刊》介绍,在这里,来就诊的AD患者有两类,一类是来东莞帮子女带娃的“老漂”,年龄通常在60—70岁,往往处于AD早期。这些患者的子女多为东莞引进的高层次人才,受教育程度较高,对AD的认知也更为清晰。另一类是本地农村老人,相比“老漂”群体,往往病情发展到中重度时才来就医。
2021年,在全国范围内开展的一项线上调查显示,知道AD有临床前期的人占比78%,但愿意为此去就医的人仅有17%。多位受访医生指出,教育程度与社会经济条件都会影响患者的早期就诊意愿,经济发达城市的早期患者更多,在广大农村地区,诊断延迟现象非常普遍。
“老年痴呆治不了,也没必要治,年纪大了得老年痴呆总比癌症或脑梗要好。”一位专注于认知障碍治疗的三甲医院医生甚至常听父亲这么说。阻碍AD患者早期就诊的常见误区有三种:一是将记忆力减退视为正常的衰老现象;二是认为AD无法治疗,无须去医院;三是病耻感,“怕戴上老年痴呆的帽子”。
实际上,老年痴呆并非疾病的名称,而是一组以认知损害为主要特征的症状的总称,AD只是其中最常见的一类,约占痴呆患者的65%。此外,还存在血管性痴呆、路易体痴呆、额颞叶痴呆等其他类型的痴呆。
其他疾病也会引发痴呆。郁金泰解释,例如一些特殊感染如梅毒导致的麻痹痴呆;脑炎等免疫系统异常也可能造成记忆力下降;甲状腺功能低下、大量饮酒导致的代谢紊乱等,都可能引发认知上的问题,若能早期发现并积极治疗,往往能取得较好效果。
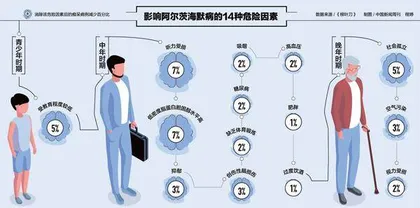
病耻感在高知家庭中也很普遍。陈萍父亲自己就是知名医生,每次一提到老年痴呆这个词,父亲就相当排斥,后来有次在医院门诊大厅恰好遇到神经内科主任,陈萍赶紧和对方说了父亲的情况,问是不是老年痴呆,“我爸马上笑着说怎么可能呢,主任一听强烈建议去查一下,这才确诊”。
广州医科大学附属第二医院神经内科主治医师麦潆仁对《中国新闻周刊》说,许多社会地位较高或职业属性常为人所尊重的患者,往往更担心AD会损害他们的个人形象和尊严。
王宁后来在母亲手机的备忘录里发现了一条笔记“预防老年痴呆应该吃什么”,这才意识到,原来在退休前,母亲已察觉到自己的大脑出了问题,却羞于启齿,没有向任何人寻求帮助,直到有一天连自己的名字也写不出来,母亲原本是个“笔杆子”。
在农村,因病耻感而不愿就医的老人更多。2019年,林菡第一次带队下沉到基层筛查,发现很多老人听到“痴呆”脸色就变得很难看,“马上就会甩一句话,我才不痴呆”。第二年,她改用“脑认知功能筛查”这一更为温和的表述,“闭门羹”才渐渐减少。
多位医生指出,人们不愿就医的一个根本原因在于,对阿尔茨海默病及其危害没有真正了解。“当水没有淹到你脖子的时候,你是感受不到的。”直到父亲确诊两年后,小仙才意识到这一疾病有多残酷。2023年,她眼看着父亲的记忆力被一点点吃掉,生活能力也在被不断吞噬。“父亲在一点点遗忘过去,也在一点点和家人告别。”小仙说。
郁金泰说,认知方面的问题,就如同“温水煮青蛙”,是一个缓慢发展的过程。王华丽说,AD虽然无法被终结,但可以通过药物治疗、认知训练、生活方式调整、慢病管理、增加社会交往以及改善情绪等多种措施干预,提升生活质量。