中国医疗支付的三轮改革实验
作者: 信娜医疗服务,从来都不是单纯的消费型商品。
医保、医院和患者之间的关系,总让人无法一言道出。“永远有矛盾。”一位医保系统人士这样说,但又是一种共生关系。
因此,医保与医院的角力也从未停歇。在支付过程中,各自的力量此消彼长,一度经历过矛盾最突出的时刻——医院公开称因医保额度不够,无法收治病人。
这让推行新一轮医疗费用支付改革方案的人非常谨慎。
支付方式一直被视为医疗机构、医保和患者之间的杠杆,引导医院主动提高服务质量,合理控制服务成本。自2018年5月中国国家医保局在北京挂牌成立,新一轮的支付改革方案随之开始。此次推行的是欧美主流国家都在采用的按疾病诊断相关分组(DRG)付费方式,思路就是“打包付费”。
“与医院充分沟通,改革一步一步来。”一位中国中部某试点城市医保系统负责人说,要约束与激励并存。
许多国家都经历过医保基金随时会崩塌的危急时刻。美国将其称之为医疗危机,进入21世纪,“医保基金收不抵支”频繁见诸中国报端,迫使相关各方不得不探索新的医保支付方式。
从1994年起,中国江苏镇江、江西九江(两江)开始探索医保制度改革,中国便陆续开始试验,总额预付、按服务单元和按病种付费等相继登场,但没彻底解决成本控制和医疗服务质量之间的平衡。
直到2021年10月15日,国务院办公厅发布一份“深化医药卫生体制改革的实施意见”,提出了支付方式改革的最新时间表,“到2025年,按疾病诊断相关分组或按病种付费的医保基金占全部符合条件的住院医保基金支出的比例达到70%”。
“新的支付方式会越来越精细。”在上述医保系统人士看来,这也是对医保部门的重新认识。之前按项目付费,医生、医院和病人都习惯了,现在换了一种方式,大家的关系会重新磨合。
改革者与被改革者都多有忐忑。与薪酬体系改革、医疗服务价格改革相互协同的支付方式改革,希望医院能从被动管理转向主动管理,由费用管理转向成本管理,患者也能够在求医过程中更为理性。
关系建立之初:按项目付费
有的患者住院做检查时,会借机把全身都检查一遍,相当于做个体检。这是安徽某三甲医院一位医生描述的普遍现象。在他看来,这相当于帮患者省钱,并无不妥。
患者省钱,医院收入有保障。但作为支付方,医保基金不想看到这个场景。
医院和医保之间,建立的最初契约关系是按服务项目付费,这也是一种最传统的支付方式。中国历史上的劳保医疗和公费医疗制度就是采用服务项目付费,也叫实报实销。
在这种付费情况下,医院有充分的行医自主权,病人能随时看病。医院每收治一个病人,把病人接受的各项检查和服务一一列出,分别计费,然后将医疗费用明细账单送到医保机构,后者按比例付费。所以这时候两者的关系好比会计和出纳。
一位北方的三甲医院管理者直言,对医院和患者来讲,这种方式最好,“简单直接,鼓励创收”。
按服务项目付费框架下,为了获得较高的保险结余收益,医院和医生愿意增加服务量和提高成本。“当时中国有近4000多种付费项目。”一位医保系统官员坦言,这么大体量,根本监管不过来。
患者花很少的费用就能做额外的检查,医生能获得丰厚的奖金,这导致的一个后果是医疗资源浪费的例子比比皆是。一个至今仍被经常引用的例子是, 2009年中国医疗输液104亿瓶,相当于每个中国人一年挂8个吊瓶,而国际上的平均数字是3瓶左右。
世界卫生组织(WHO)的数据显示,2000年-2015年间中国人均医疗卫生费用增长速度是日本的6.3倍,比法国、德国也高出三倍以上,即便和巴西、印度相比,也高出两倍左右。
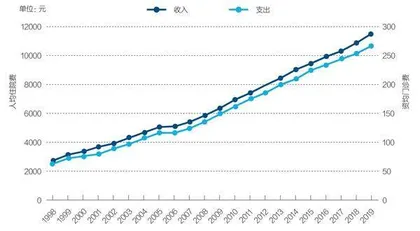
据官方披露的数据,中国医保基金支出规模不断增加,2009年-2018年年均增速为15.5%(见图一)。
图1:2002年-2019年全国医保基金收支变化

图2:1998年-2019年综合医院人均住院费及次均门诊费变化
从配置使用情况来看,2018年基本医保基金支出近九成发生在医院,而其中七成在住院服务。这就意味着,用支付方式调节并约束医疗机构的医疗行为,重点应集中在住院费用。
按项目付费这种后付费机制,普遍被认为是推高医疗费用的原因之一。世界卫生组织的数据显示,2018年全球的卫生支出达到8.3万亿美元,占全球 GDP的10%。
英国医学期刊《国际医疗保健质量杂志》发布过一项对过度治疗的调查报告。该报告建立在十个不同国家的38个案例之上,调研对象中有大概三分之一的老年人,在去世前半年内接受过不少对延长寿命“毫无意义”的治疗。
同样,美国也陷入了医疗成本危机。美国卫生总费用的46%来源于政府,共覆盖约1亿人。从1967年开始,美国医院平均每日服务费用增加22%,1969年,媒体将当时的医疗状况描述为“处于混乱的边缘”。
按项目付费被认为是医疗危机的罪魁祸首,入不敷出的医保基金,针对浪费的指责越来越猛烈。到1982年,过度增长的医疗费用已被看作医疗成本危机,里根政府需要一个可接受的解决方案。
于是,一场全球寻找新支付方式的改革实验开始了。
关系失衡:支付方式改革实验
如果说按项目付费时,医院和医生对花了多少钱,没什么概念。在其后的支付方式探索中,似乎又滑向了另一端。
“我们整天就在想,钱是不是花超了。”一位中国北方的医院管理者说。
2007年12月,时任卫生部部长陈竺正式肯定了“总额预付制度”。一个月后,原国家劳动和社会保障部下文批准吉林省、河北省邯郸市、江苏省镇江市、河南省平顶山市等列入城镇居民基本医疗保险试点城市。
以先付代替后付,这是当时中国支付方式改革的一个主流思路。各方的普遍共识是,这样能高效地减少医保基金使用。
总额预付,是按一定方式分配给医疗部门或医疗系统,而非个人或者组织的固定数量资源,以控制医疗总体支出。简单来说,就是“包干”。
一位某城市医保局负责人这样理解,总额预算是一种管理方法,但严格讲不是一种支付方式。如果从支付角度来看,这种方式很粗糙,甚至“力不从心”。
一位北方某医院主任医生还记得,有一年年底自己被提醒,不要收太重的病人住院。因为医院的年度预算可能在当年10月就用完了。
中国社科院经济研究所副所长朱恒鹏曾发文称,这样做是将控费的压力转嫁给医院。“意图激励医院控制成本、提高效率,减少没有必要的浪费,但实际执行中,却总是引来‘医’‘保’打架,患者遭殃。”
2013年的一篇报道提到,北京杨女士的丈夫被北京某大学附属医院以“床位紧张”为由拒收,原因是医院的“医保额度已用完”。长沙市湘雅二医院也曾公开宣称拒收医保患者。
朱恒鹏在前述文章提及,一个重要的原因,就是医保设定了支付的上限,医院也就强行减少服务量,以此相抗。
处于总额预付改革探索中的中国台湾,也出现过类似情况。
一篇针对128家中国台湾地区医院的问卷调查表明,绝大多数普通医院主管认为,总额预算制度使得医院试图将费用控制在预算之内,超过固定限额之后,医院和重病患者均不会得到补偿,由此导致推诿病人的现象增加;83.8%的医院主管认为,一定程度上,自己的医院存在弃置病人的情况。
除了推诿病人,一篇名为《医保预付制对上海三级医院医疗模式的影响分析》的研究还发现,在总额预付制度下,医院会将超预算费用转嫁给患者。
上海某三甲医院2009年-2010年开始试点总额预付,该研究以肿瘤科出院病人的统计数据为例发现,2010年人均医保费用支出增长确实在下降,仅增长2%。但病人自付比例却大幅提高至45%,远高于2010年中国35%的平均水平。
病人的就医体验不美好,医院也没有服务的动力。于是,业界的共识是,总额预付制本身是一种辅助支付方式,需要和其他任意支付方式叠加,形成适用不同背景的方案。
一份由原卫生部深化医药卫生体制改革小组办公室所出的文件指出,综合分析国内外支付方式改革历程,没有任何一种支付方式可以“包打天下”。

探索关系:各种支付方式登场
自“两江试点”后,27年来,中国鼓励各地探索各种支付方式,场面颇为热闹。
按病种付费逐渐露出头角。2004年原卫生部下发《关于开展按病种收费管理试点工作的通知》,拉开中国按病种付费支付实验序幕,提出30个病种在七省市开展试点。
这份通知并没有提出明确的时间表,具体哪些病种可以纳入按病种收费,由各省按情况制定规则。两年后,中国有4198家医院实行了单病种(五种以上)限价收费,占医院总数的22%。
漏洞还是挺大。一位研究医保多年的专家坦言,当时按病种付费的方式只选择一类疾病或少数几种疾病,未被包括在内的疾病仍然按服务付费,这样一来按病种付费的疾病费用可能会被转移到不按病种付费的疾病上。
浙江金华尝试的则是按服务单元付费。这是一种按照特定的参数划分为相同的部分,再统一付费的方式。几年后,金华医保局副局长邵宁军总结,最大的缺点是没有做总额控制,收一个就付一个,“单纯从医保的视角看,如果没有总额管理,即使单个病例的费用控制住了,对医保基金的冲击依然很大”。
表:中国探索的支付方式比较

医保与医院的关系似乎又恢复如初。上述中国北方某三甲医院管理人员说,经过一系列改革后,又回到了按项目付费。
一位中部地区三甲医院副院长说,按项目支付,医保局历年欠医院累计上千万元。从医院的角度看,已经提供了医疗服务,医保局该付钱,但一直不付费,于是也想试试新的支付方式。
在邵宁军看来,医院也很矛盾。一方面,想有新的突破;另一方面,担心医保能力越来越强,对他们的约束会更大。此时急需新的有效解决方式,建立新的规则。对于医保部门来说,控制住医保基金过快增长迫在眉睫,而医院也并非全无动力。
重建关系:新的规则
邵宁军一直在找更先进的技术。他已经意识到,支付方式改革需要成体系,单一的支付方式行不通。
2015年8月,邵宁军从合作的第三方智能审核团队口中得知,现在国际上正在使用一种Drgs技术,能把病种分类。当然这只是一个技术,在邵宁军看来,Drgs只是一个引擎,但他想造一台车——建立一整套付费机制或者体系。以往都是单个技术的应用,他希望这次整体能够成体系。