剖腹产术后的女性隐痛
作者: 穆牧
剖腹产是世界上最常见的手术之一。这种被视为安全的分娩手段会让母亲们承受哪些代价?
| 剖腹产后遗症 |
48岁的安吉拉·葵宁格是雷根斯堡圣海德薇医院妇产科的主任医师。这位身材苗条的女士戴着眼镜,正在查看病人超声检查的影像。对外行人来说,这些图像只是灰色阴影的组合,医生们却可以从中获取有用的信息。
葵宁格操纵鼠标,让箭头对准图像上的某处凹陷,同时说:“在这个像小坑一样的地方,子宫壁很薄。”她点了几下,出现了另一幅图。“这儿有个黑色的斑点,是一个洞,子宫壁在这里并不连续。”她指着屏幕解释说,“这是一个几乎还不为人知的现象:剖腹产会在子宫上留下瘢痕缺陷。”
剖腹产手术的实施频率可以说是世界上所有手术中最高的。它的发明是一次医学突破,很多小生命因此得到拯救。德国每年有超过20万个婴儿通过剖腹产出生,约占新生儿总数的1/3。但德国心因性妇产科学会主席沃尔夫·吕特耶估计,真正需要剖腹产的只占其中一半。一些产妇主动选择剖腹产,是因为它被视为“对婴儿更安全的分娩手段”,剖腹产较少导致孩子出现缺氧或窒息。
但剖腹产并不一定对婴儿更有利。研究表明,剖腹产生出的宝宝患哮喘、自闭症或肥胖症的几率高于顺产宝宝。相比之下,剖腹产给产妇带来的不利影响至今很少有人研究。实际上,直到2023年,一个由31位研究者组成的国际团队才正式定义了“剖腹产疤痕紊乱”这种病症。引发这种病症的原因是术后子宫壁损伤,尤其是手术造成的瘢痕甚至憩室——子宫缺口瘢痕处肌层部分或全部缺损,形成与宫腔相通的凹陷。世界卫生组织已于2023年10月将其正式划归为疾病,但这个消息至今鲜为人知。
葵宁格也表示,子宫创伤及其后果还是一个很新的科学课题,医生们迄今为止掌握的知识更多是基于经验,而不是数据。她的团队也是在不久之前才发表了第一篇针对这一课题的研究结果。葵宁格除了承担医院的工作外,还在雷根斯堡大学担任妇产科方面的教职,她目前正在主持编纂德国剖腹产指导意见。
研究表明,剖腹产术后子宫切口憩室会发生在超过半数的剖腹产产妇身上,约30%到40%的女性会出现经期延长、小腹疼痛、夫妻生活困难等问题。她们常常默默承受这些难言的隐痛,不愿公开讨论。
一些女性甚至会因此出现继发性不孕,无法再次自然受孕。现在还没有清晰的证据表明具体有多少位母亲不得不承受这样的后果。据葵宁格所说,与自然分娩相比,剖腹产将继发性不孕的风险提高了大约1.5倍。
这位妇科医生的电脑上存有大量关于剖腹产后子宫瘢痕缺陷的病例,每一张超声波影像都记录着一位女性生理和心理的双重痛苦。比如,38岁的塔特娅娜在生育第一个孩子后的八年中一直努力备孕,但始终徒劳无果;35岁的丽莎在剖腹产手术之后经历了多次修复手术,瘢痕增生导致她持续疼痛;37岁的卡特琳两年前失去了一个孩子,原因是受精卵着床位置恰好在她的子宫瘢痕上。
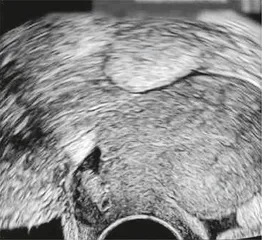

| 塔特娅娜:迟迟怀不上的二胎 |
“这位患者的经历特别戏剧化。”葵宁格说。她调出了一张超声波图像。检查过程中,她使用了造影剂,以便更清楚地观察子宫的损伤情况。她指向一处白色的地方,“造影剂从子宫壁的缺口流到腹腔,子宫也在这里出现了脱垂。就像一个柔软的梨,在梨柄的下方切出了一个楔形的小口,这样一来基本没有怀孕的可能。”
这幅超声波影像的主人是塔特娅娜,她是一个11岁女孩的母亲。她不希望透露真实姓名,生活在一个小城市的她害怕自己的遭遇成为街头巷尾的谈资。
塔特娅娜的故事始于她第一个孩子的降生。她结婚仅仅三个月就怀孕了,直到分娩一切都轻松而顺利。她因为阵痛而入院,被告知胎儿处于臀位且心音减弱,不得不紧急进行剖腹产。“术后我只顾着高兴,因为宝宝和我都平安无事。”塔特娅娜回忆道。
最外面的伤疤愈合得很好,也没什么痛感。然而,几年后,塔特亚娜和丈夫有了要二胎的想法,于是停了避孕药,但一年又一年过去了,她就是怀不上。他们坚持健康饮食,最多只容许自己喝一杯普罗赛柯起泡葡萄酒。自从他们读到咖啡可能影响生育功能以后,就完全放弃了咖啡,但一切努力都是徒劳。
两年后,她和丈夫求助于一家生殖医学中心。“我们检查了我的激素水平和他的精子活力,所有指标都很正常,”塔特娅娜说,“医生也不知道哪里出了问题。”
他们决定做试管婴儿,两人最初信心满满。塔特娅娜打了两周促排针,一颗受精卵被移植到她体内,遗憾的是它未能成功着床。在四次失败的尝试后,塔特娅娜清洗了输卵管,并在全麻状态下做了宫腔造影,以便排除输卵管和宫腔的问题。结果出人意料:检查一切正常。
第五次胚胎移植之后,她的妊娠测试终于呈阳性,但两周之后的检查却发现子宫中并没有形成装羊水的羊膜腔。第六次尝试时,同样的事情再次发生了。而此时她和丈夫已经为了怀上宝宝花费了6000欧元(约合人民币4.6万元)。
“我知道有什么地方不对劲,我想弄清楚是怎么回事。”她说。在另一家生殖医学中心,她遇到了一个不久前听过葵宁格讲座的女医生。她建议塔特娅娜去雷根斯堡试试,因为在葵宁格的讲座上她第一次听说了“瘢痕缺陷”和“切口憩室”的概念。
2023年5月,塔特娅娜第一次走进葵宁格的办公室。在短暂的面诊之后,塔特娅娜做了实时彩超检查,葵宁格为她讲解,将子宫受损处指给她看,并注入造影剂。接着她说:“您看,现在造影剂从您子宫的这个位置流出来了。胚胎无法成功着床。”
这一刻,塔特娅娜感到前所未有的轻松,因为她终于找到了问题的根源。不仅如此,她还得到了解决问题的办法:一个月后,她接受了修复手术。
葵宁格在办公室播放了手术的影像:通过腹部的小切口进入子宫,用手术刀切除坏死的部分——那些“像石头一样坚硬的组织”,再小心细致地缝合好子宫肌层。术后,塔特娅娜要先服用一种特殊避孕药,让月经暂停,这样子宫内膜就不会生长,有利于伤口愈合。
如今,塔特娅娜已经怀孕27周,她将迎来自己的第二个孩子,而她已经为此等待了整整八年。


| 丽莎:切口憩室造成囊肿 |
葵宁格先是展示了一张胎盘通过子宫上的孔洞侵入子宫壁内的照片,接着又展示了一张在生育过程中由于剖腹产瘢痕缺陷而裂开的子宫照片。随后,她调出病人丽莎的超声波图像。
剖腹产切口瘢痕上形成了憩室的女性中有1/3会在其后的时间受到子宫内膜异位症的困扰,这是一种良性的肿瘤。丽莎也是一位子宫内膜异位症患者。这位女教师坐在她位于下巴伐利亚州的厨房里,她面前放着一个黄色的文件夹,里面是她按年份整理装订好的病历。她在2019年产下了自己的第一个儿子,过程与塔特娅娜类似:无风无浪的孕期、破水、婴儿胎心弱、剖腹产。
“在那之前我一直都很健康。”丽莎说。她肤色白皙,拥有一头深色长发。产后,她感到左半边小腹持续疼痛,月经也不规律。做超声波检查时,妇科医生发现了一颗直径7厘米左右、比网球还大的囊肿。
2020年11月,丽莎首次接受了全麻手术,并将提取的组织送检,结果证明是子宫内膜异位。这次手术后没过几个月,丽莎再次入院,她又长出了新的囊肿,再次接受了手术。第二次手术后,一位医生建议她服用一种药物,导致她进入了更年期。“这让我深受打击,”丽莎说,“我们是无论如何都想再要一个孩子的。”
她决定停药,寻求其他解决方案。于是2021年夏天,她第一次来到了葵宁格面前。
这位妇科医生在她左侧卵巢发现了一个新的囊肿,并在“原来的切口瘢痕位置”看到了一处“清晰的憩室”。这一点在丽莎的病历报告中得到了确认。想要健康地再次怀孕只剩下唯一的选择,那就是再做一次修复手术去除病变组织。“我之前一直猜测问题可能是怀孕或分娩造成的,”丽莎在复盘时说,“因为此前我从未得过妇科病,但我无法准确解释问题所在。”如今,丽莎再次做了母亲。她的女儿已经一岁半了,是由葵宁格接生的。

| 卡特琳:胎儿在切口瘢痕上着床 |
卡特琳身穿牛仔裤和黑色T恤衫,显得十分飒爽干练。然而,谈起2022年2月的经历时,卡特琳眼中很快就噙满了泪水。当时,妇产科医生通过超声检查发现,胎儿着床的位置刚好在她的剖腹产切口瘢痕上。后来,她转到雷根斯堡的医院,但医生已经几乎听不见胎心了。
刮宫手术后第四周,葵宁格为卡特琳检查时看到了那个流产的胎儿之前着床的憩室。2022年5月底,她为卡特琳做了手术。2023年1月,卡特琳终于再次发现自己怀孕了,并于当年8月生下一个健康的女孩。对卡特琳来说,这是她的第五个孩子,她说自己会始终算上那颗没有机会降生的“小星星”。
| 降低剖腹产手术比例 |
葵宁格强调,剖腹产拯救了很多婴儿,50年前他们很可能会因为难产死去。这位主任医师表示自己的祖母就曾是一位助产士,当年开着一辆红色菲亚特汽车四处奔走,为产妇接生。当时,很多没有并发症的产妇会选择在家分娩,但有时她的祖母也只能眼看着产妇们失血而死,眼看着婴儿的生命在自己手中消逝。“因此我绝不会诋毁剖腹产,”葵宁格说,“我想表达的是,我们应该慎重考虑要不要做剖腹产。除了关注婴儿,也要充分考量手术对产妇的利弊。”
在重度妊娠中毒症、早产、前置胎盘、胎盘早剥等情况下,剖腹产在医学上具有必要性,它也是解决分娩过程中突发问题的必要手段。但德国有1/3的孩子是通过剖腹产降生到世界上的,葵宁格认为这并不是好的发展趋势。
剖腹产的比例如此之高有很多原因。医院更倾向于选择剖腹产,是因为比起自然分娩,手术风险可控,医院的收入也更加可观。当然这些都不是最主要的原因。葵宁格说:“起决定性作用的是产妇以及医生的恐惧。生育辅助并不是电脑游戏,它需要数十年的磨砺和练习。而如今,产房里很多医生临床经验不足,他们更愿意打安全牌,不想因为一场生育事故而被告上法庭。”
除此之外,病人们也会担心生孩子时遇到问题。“现在的高龄初产妇比以前多,她们不再像20岁出头的年轻准妈妈们那样无知无畏。”葵宁格猜想,如果助产士能更加精心地照顾她们,可能会让她们对自己的身体更有信心,从而降低剖腹产的概率。实际上,医院里的助产士通常需要同时照管多位待产妇。
| 优化剖腹产手术 |
“很多女性身受剖腹产瘢痕缺陷之苦,但这一病症并没有引起多数医生和生殖医学中心足够的重视。”阿姆斯特丹大学附属医院医生克莱因·莫伊勒曼说,“糖尿病、高血压和吸烟等因素都会增大形成剖腹产切口憩室的风险,因为它们常常导致伤口愈合困难。”
葵宁格认为,目前的缝合技术存在一定的问题。她将双手交叠在一起解释道:“子宫由很多层组成。直到大约15年前,术后的缝合还是一层一层小心翼翼进行的。然而后来,演变成直接用一根线把好几层缝合在一起。人们太相信人体的自愈能力了,认为一切都可以慢慢恢复。”
这种简化的缝合方式虽然能缩短手术时间并减少材料用量,但可能导致子宫壁愈合不良。子宫壁由一层黏膜和一层肌层组成,如果在缝合时把两者混在一起,可能会导致子宫内膜腺体在月经时侵入子宫肌层,产生瘢痕憩室,经血淤积在憩室中,当子宫再次收缩时才能流出。最糟糕的情况下,伤口甚至可能裂开。
为什么瘢痕缺陷有可能导致女性无法再怀孕?葵宁格认为,做试管婴儿时要插入导管,没有愈合好的切口可能会使胚胎移植更加困难。此外,像集聚在“小水坑”里一样淤积在憩室里的经血对精子来说也是一种潜在的威胁。
哪些憩室必须通过手术修复,哪些可以采用姑息治疗方式?为什么有的憩室会导致患者出现症状,有的则不会?针对这些问题,研究者们目前还没有找到可靠的答案,但瘢痕缺陷的大小似乎是影响因素之一。生育困难的女性中有25%的子宫存在较大的憩室,也就是说,她们的子宫壁在某一处或某几处的厚度小于三毫米,而正常情况下子宫壁的厚度可以达到两厘米。
修复剖腹产瘢痕是治疗的手段之一,另一种则是避免憩室和孔洞的产生。阿姆斯特丹大学附属医院的医生们正在尝试用一种特殊的凝胶改善瘢痕愈合,这种凝胶也会被用在盲肠手术中,它能防止组织硬化,这样也许能够帮助子宫壁更好地愈合。葵宁格则认为,缝合技术改革将起到至关重要的作用。她说:“我们应该重新采用以前的缝合方式,细致小心地分层缝合。”
编辑:周丹丹