肝移植:柳叶刀与死神之镰的决斗
作者:三联生活周刊( 病房中的常规检查每日都要进行 )
无影灯下,一个光滑、柔软、随呼吸微微颤动的粉红色脏器,呈现于视线中。
这是一个已经去除了与膈肌和腹腔其他器官相连韧带的健康人的肝脏。现在,只有4条最重要的管道——肝动脉,门静脉,胆管和肝静脉——将它与身体的其他部位连接。它静静躺在那里,等待一个决断。
手术室墙上的时钟显示为凌晨3时05分,卢实春抬起头来,带着四川口音的普通话问,“那边怎么样了?”
“接进来了。正做准备。很快切皮。”护士长回答。
“B超和CT准备好,做完胆管造影,就下肝。”
 ( 器官移植手术因为法国医生阿里克谢·卡雷尔发明的血管缝合术而成为可能 )
( 器官移植手术因为法国医生阿里克谢·卡雷尔发明的血管缝合术而成为可能 )
此时,距陈学敏被推进手术室的那一刻,时间已经过去了6小时。37岁的她,是这台亲体肝移植手术的供体。躺在另一间手术室中,等待她捐出的一半肝脏重赋生命的,是她的丈夫张克成。
直到麻醉师开始将镇静剂推入静脉,陈学敏的脸上依然带着迷茫之色。不是对捐献本身的迷茫——打从中午,在重症监护室里见到神志不清、浑身插满管子、靠机器维持最基本生命指征的丈夫,她就下了捐献肝脏的决心。开始时态度犹豫的父亲,也拧不过女儿的坚决。
真正让陈学敏迷茫的,或许是命运的翻覆与生命的脆弱:一个星期前,丈夫人还好好的,在自家地里掰花生,商量今年刚进中专的儿子的学业,盘算中秋节该怎么过。不久前,她刚在黄村的一个合资厂找到工作,家里的日子虽不宽裕,可也比下有余。一夜间,所有关于生活和未来的安排,都被一张写满了字的诊断书所打断:暴发性肝衰竭,肝性脑病IV,肝肾综合征,肝肺综合征,感染中毒性休克,低蛋白血症,腹水,上消化道出血,酸碱平衡失调,代谢性酸中毒,电解质紊乱,低钠血症……
那些不熟悉的专业名词,她不懂。但是问题的严重,却一望可知,而且紧迫。主治医生告诉她,以张克成的病情,很容易并发脑疝,如果出现这种情况,病人可能在几小时内就突然死亡。
重症肝炎患者,由于肝功能衰竭,大量代谢性毒物冲破血脑屏障,使脑细胞水肿。增高的颅内压将脑组织挤压到硬脑膜间隙或是颅骨的生理孔道。当患者两个瞳孔出现大小不一时,便预示着脑疝形成。此时,如果是颞叶脑疝,会压迫脑干,导致昏迷和生命体征紊乱,如果是小脑脑疝,则压迫延髓,短时间内导致中枢性呼吸衰竭和循环衰竭,呼吸和心跳停止。这一并发症,是重症肝炎患者最大的杀手。尽管使用利尿剂、激素和白蛋白可以在一段时间内延缓脑疝的形成,肝功能不恢复,仍无法根本解决问题。目前最有效的治疗手段,就是紧急肝移植。
不幸中万幸,张克成的血型为AB型。在进行其他人体器官移植时,通常,为了减少术后的排异反应,不仅要求供体和受体血型相同,有时还需要进行基因配型。然而,由于肝脏本身就是人体重要的免疫器官,排异反应相对较小,在临床上,只要供体和受体符合输血配型原则,就可以进行移植。AB型血的受体,理论上可以接受所有血型的供体捐献出的肝脏。在很短的家庭会议之后,陈学敏和张克成的妹妹站了出来。
时间一分钟都不能耽误,但必要的法律程序,一环都不能忽略。为了规范器官移植市场,保护当事人权益,2007年3月21日,国务院通过了《人体器官移植条例》。按照条例规定,只有卫生部许可的具有器官移植手术资质的医院,才能进行移植手术。活体器官的捐献者,只能是受体的配偶、直系血亲或三代以内旁系血亲。虽然每一个条件都符合,还有更多的程序要过。
“最坏的情况,就是人财两空,你们心理上能接受吗?”在北京佑安医院,外科主任卢实春一向以说话直率著称,这次,也不例外。
“肝移植手术是有风险的外科手术,而且费用很高,我们必须把手术的风险和可能的并发症负责任地告诉给病人和家属。”卢实春说。一台亲体肝移植手术,通常供体的手术费用在5万元左右,受体约为25万元,还不包括术后长期服用免疫抑制剂和抗病毒药物的费用。对于绝大多数中国家庭,这都是一笔沉重的负担。而且,除了手术麻醉可能带来的危险,移植到受体体内的器官还可能无功能或功能不良,发生急性排异反应,出现血管栓塞,或是并发严重感染。
然而,在这些可能的风险之外,肝移植的好处又是显而易见。如果一切顺利,移植的肝脏,术后几天内就可以替代受体衰竭坏死的肝脏,正常工作。外科手术技术的进步和新一代的免疫抑制剂,使肝移植后的一年存活率,从60年代时的30%,上升到目前的平均90%以上,5年存活率也在80%到90%。据佑安医院院长、肝移植专家李宁介绍,目前存活时间最长的肝移植病人,术后已经健康生存了40多年。更重要的是,因为张克成的发病急,身体其他器官还没有发生器质性损伤,只要肝脏功能可以恢复,预后要远胜过长期慢性肝病突然恶化的患者。一间病房一间病房地看过之前做了肝移植的供体和受体后,陈学敏的父亲点了头,“怎么说呢,人还这么年轻,有一点希望,也不能不试”。
下午做了决定,晚上就得手术,从医生到护士,全都绷紧了弦。一路人马,要给两名供体查体,验血,进行肝脏穿刺,确定是否适合捐献肝脏。检查结果,张克成的妹妹因为有高血压,肝脏较小,而被筛下来。随后,开始对陈学敏进行术前准备——备皮,灌肠,插胃管和尿管。而另一路人马,则要完成一系列手续:同供体和受体的直系亲属签订书面意愿书,查验相关证明材料,说明和告知相关风险,然后将所有的材料上交给由医学、法学和伦理学专家组成的伦理委员会讨论。如果伦理委员会不批准,移植手术还是不能进行。
一应手续快完成时,已经是晚上21点。陈学敏还要签最后的两个字——代表自己和丈夫,接受手术。
所有肝胆外科大手术的最初3小时,都是大致相同的。麻醉师通过静脉和气管两种方式给药麻醉,顺序是不影响呼吸的镇静剂,用来镇痛的止痛药,抑制咽喉反射减少呕吐的喉麻药,插入气管后的全身麻醉药,以及随后的诱导维持药。呼吸机控制病人的呼吸,各项生命指征——心率、血压、呼吸次数、血氧饱和度——呈现在仪器上,被密切监控。手术部位暴露,碘酒和酒精消毒,贴上保护皮肤的薄膜,用专用的记号笔画出刀口位置。
全世界通行的肝脏切除术的刀口,有个形象的学名——梅赛德斯切口(Mercedes Incision)。右肋和左肋下两条横切口在正中交会,再向上延伸至上腹部,形状恰如梅赛德斯-奔驰车的车标。这种切口,可以充分暴露肝脏,给施术者足够的操作空间。
一提到外科手术,很多人都会联想起手术刀划过身体,鲜血四溢的场景。事实上,在现代的外科手术中,为减少出血,传统钢质的柳叶刀仅仅用来切开表皮,筋膜层、脂肪层和肌肉层的切开,都由高频电刀完成。
“一定要把出血量控制在两块纱布以内。”这几乎已经成了卢实春每次手术都要说上不止一遍的口头禅。减少出血,就可以减少对体外输血的需求,保存病人的体力,帮助术后更快地恢复。对于陈学敏这样健康的供体,减少出血的重要性或许还不那么显著,但在绝大多数情况下,手术台上的,是因为肝功能受损而凝血机制极差的病人,一点小小的失误,可能就会造成大出血。
切开腹膜,安上扇形提拉器,将腹壁垫上纱布牵拉开,腹腔中的器官,一下子暴露在无影灯下。右腹部上方那个硕大的脏器,便是等待被部分移植的肝脏。
人的肝脏,自下腔静脉左缘至胆囊窝中点的正中裂,将其分为左半肝和右半肝。在亲体肝移植手术中,通常会割取较大的右半肝,经血管再造后移植给受体。
李宁院长指出,人的肝脏细胞是一种自我修复能力很强的细胞。像原发性肝癌患者,手术切掉癌变的肝脏,只要术后注意休养,不出几年时间,切掉的部分就可以重新长出来。活体肝移植手术的供体也如此。而且,同取自临床死亡供体的肝脏相比,尽管活体肝移植中移植的肝脏体积较小,但冷缺血和热缺血的时间都短得多,移植后可以很快恢复功能,不容易发生坏死。最重要的是,亲体肝移植不需要漫长的等待时间,对于像张克成这样每一分钟都有可能被死神夺去性命的重症肝病患者,这,就意味着生的希望。
所有活体移植手术的首要原则,都是确保供体安全。因此,在游离了无关的韧带和神经后,切除所需肝体前,还必须要对供体的肝脏进行一系列检查,最后才能确定分割的大小,既要给供体留够不妨碍功能的肝,又要满足受体移植的需要。为了减少出血,在切割肝脏时,会使用另一种特殊的器械——水刀。它可以即时封闭创面,在不中断供体肝脏供血的前提下实现出血的最少化。
凌晨6时,陈学敏的近500克肝脏被取出,两间手术室里,三组医生开始和时间赛跑。如果说之前手术室里的紧张中还带有几分轻松,从供肝被取出的那一刻开始,空气都仿佛凝固了。在体外没有血液灌注的时间延长一秒钟,就会有几百上千个肝细胞失去活性。为了确保供肝的活性,修肝重整血管的工作,必须在接近零度的冰冷的修肝液中进行:找出动脉、静脉和胆管,修剪到适当的长度,做好标志……而在另一间手术室中,张克成坏死的肝脏,在被离断肝静脉后,自下腔静脉前壁完整被切除,只待植入妻子的肝脏。程序,和切除肝脏的顺序正好相反:再造血管后,先吻合肝静脉,再吻合门脉和肝动脉,最后将胆管与胃和十二指肠连接——为了减少胆囊缺血坏死的几率,佑安医院的肝移植手术通常都会切除供体和受体的胆囊,将胆管与胃肠道直接连接。
这一过程说来简单,却是每一细节都关乎手术的成败。尽管已经做过上百台肝移植手术,负责吻合的李宁和卢实春仍像第一次做手术的实习医生一样,每一步骤反复检查:有没有出血?血管壁是否平滑?有没有移位或扭曲?近100%的肝移植成功率,正是由这些微乎其微的小处累积而来。
时间忽而过得缓慢无比,忽而如箭飞逝,快慢交错中,终于还是结束了。而此时,新的一天,早已过去了一半。
“总是这样,我们是看不到日出的人。”手术室里,在监护仪边守了一夜的麻醉师,伸了个懒腰,突然冒出很诗意的句子,却没有回应。
不远处的医生值班室,轻轻传来此起彼伏的呼噜声,横七竖八睡了一圈的人,全分不出谁是院长,谁是主任,谁是刚来的实习医生。
手术室外,家属围着护士长,很恳切地问:“我们能不能给大夫买点吃的?都站了一晚上了。”护士长摆着手:“不用不用,他们有吃的。”
资讯:
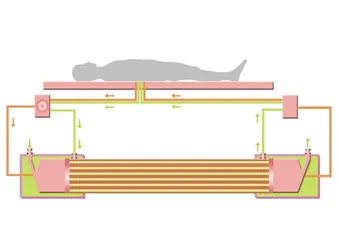
人工肝
对于出现肝衰竭、肝昏迷而又没有条件进行肝移植的患者,在临床上,通常采用“人工肝”暂时维持病人的代谢。血液透析和血浆置换是较为普遍的两种人工肝治疗手段。不过,前者对血液中的大分子和中分子毒素无能为力。后者需要大量新鲜血浆,在血制品供应紧张的情况下无法实现。生物人工肝是近年来兴起的一种新技术,将患者的血液和血浆通过装有人工培养的肝细胞或动物肝细胞的反应器中,通过半透膜进行物质交换,清除毒性物质和中间代谢产物。不过,直到目前为止,人工肝仍不能取代肝移植。它的作用,更像是通往肝移植的一座桥梁。 死神肝移植柳叶刀决斗