重症高峰下的北京急诊室
作者:魏倩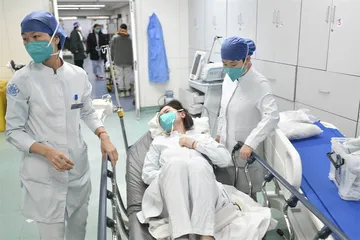 到处都是床。
到处都是床。
各种颜色、各种款式的床——粗粗数来有30余张——带塑料挡板的来自医院,黄色架子的来自救护车,不锈钢扶手的是病房的转运床,而那些低矮没护栏的行军床是家属现买的。床的摆放没有规律,只是被一张一张拼凑起来,留下供一人通行的间隙。床上的被褥也不统一,各种颜色和材质的被套,床板边挂满的塑料袋,让人瞬间像是闯进谁家的卧室。唯一刺眼的是床旁边那些半人高的,炮弹一样的蓝色氧气瓶,气体冲击着瓶口的水罐,发出咕噜咕噜的声响。
这是2022年12月28日下午4点北京大学第一医院(下称“北大医院”)急诊科的门厅。进门前,本刊记者已有心理预期,急诊科常是医院里最忙碌杂乱的地方。急诊大厅除了候诊区域,也一定少不了几张快速流转的病床,何况正值优化落实疫情防控“新十条”刚发布不久。在2022年12月7日发布的这则通知里,提出将按规定取消查验核酸阴性证明、取消健康码和行程码,提倡对感染者实行科学分类收治。12月20日,北大医院呼吸和危重症医学科主任王广发在接受《医学界》采访时说,北京在接下来的一两周内会迎来重症高峰,各医疗机构应该早做准备。
但眼前的一切还是超出了本刊记者的预料。刚掀开隔绝室外冷风的塑料门帘,便不得不下意识地屏住呼吸,拉低帽子。咳嗽声、吸痰器的嗡嗡声、氧气瓶碰撞声,都带给人强烈的不洁感觉。门厅已经被三位瘫坐在轮椅上的老人占据,其中一位的妻子还在绕着圈地给他浑身喷洒酒精。再往里行进,离安检机器的履带不到一米的地方,就是第一张病床,然后是分诊台、收费处、走廊、卫生间门口、电梯间……所有可以摆床的地方都被卡得满满当当,仅容人侧身通过。躺在床上的患者们有的刚被救护车送来等待分诊,有的已经完成挂号,等待头顶的叫号机呼唤名字,有的是看完诊后在留观室找不到床位,只能随便找个地方挂点滴——密集排布的床位打乱了整个急诊大厅的格局,为诊室勾勒出超负荷运转的肖像。
谁都没有想到,北京的重症高峰会来得如此迅速。“随着疫情的发展,就诊的压力开始从发热门诊向急诊和重症救治的科室传导。”12月26日,国家卫生健康委医政司司长焦雅辉在接受央视记者采访时说。但早在12月21日本刊记者联系上王广发时,他已经说自己这几天“焦头烂额,很累”。据该医院急诊科护士长张建霞对媒体提供的数据,科室平时的门诊量约三四百,但12月26日单日急诊接诊量为650人。科室主任熊辉说,这些患者中“一二级”危重症患者占比最多达到40%,远高于平时的10%。
他们中老年病人占据了大多数。这也是放开管控后,新冠疫情最可能造成严重伤害的对象。老年人免疫力低下,90%以上都患有其他慢性疾病和基础疾病,新冠病毒感染后容易引发并发症,加重原有疾病,从而造成死亡。美国疾病控制和预防中心(CDC)的最新数据显示,65岁以上的老人占住院者总数的67%,占突破性感染病例总数的85%。北大医院地处“皇城根下”,毗邻市中心的北海公园,它日常收治的患者大都来自北京市西城区。这里是北京老龄化突出的区域。根据北京市老龄事业发展报告,2021年北京市60岁以上常住人口占比20.18%。而东、西城区60岁以上人口占27%,感染新冠病毒后,他们重症和死亡的比例也是各个年龄段中最高的。本刊记者看到,28日凌晨3点到上午9点,由急救车送来北大医院的患者中出现喘憋、低氧、呼吸不畅的患者共17位,他们中年纪最大的104岁、最小的62岁,平均年龄在75岁上下。
其他医院里,情况也不容乐观。29日上午,首都医科大学附属北京朝阳医院(下称“朝阳医院”)急诊内科诊室已经从“放开”前的3个增加到6个,抢救室床位数翻了4倍。但急救大厅还是像个火车站。候诊区摆满轮椅,地板上也到处都蹲着坐着人,轮椅错车时经常不小心碰到他们的腿脚。整个上午,分诊台前排队的人数始终不低于30人。患者的平均排队时长超过4小时,很多危重程度分级较低的患者甚至要等6小时以上才能见到医生。
 最近几年,王继玲一直在断断续续做义工和志愿者。12月23日,当她在群里看到北京协和医院发布的“急诊志愿者紧急招募信息”时,马上去报了名。
最近几年,王继玲一直在断断续续做义工和志愿者。12月23日,当她在群里看到北京协和医院发布的“急诊志愿者紧急招募信息”时,马上去报了名。
那时北京市在“放开”后的第一轮传染的高峰已经快结束,但人们的心情并没有放松。感染过的人们突然发现,这个病毒远比此前预判得要厉害。首先是表现出发热、呼吸道感染等轻症的患者比例比想象中高出许多,很多人在核酸检测转阴后依然存在眩晕、乏力、脑雾等长期症状,其次是出现呼吸困难、胸闷和影像学肺炎表现的患者比例也超出预期,甚至在原来经验中不被病毒威胁的年轻人,也成为可能被攻击致命的对象。互联网上出现“年轻人运动后心肌炎去世”“康复后一定要查一次肺部CT”的传闻。值班第一天,王继玲就发现,来到诊室里的很多患者不仅戴着N95口罩,很多还给自己和家里人准备了防护面屏,甚至有一位60多岁的老人就诊时头上全程戴着一个买菜用的白色塑料袋。在北大医院,患者们的防护意识更强烈。本刊记者看到,几乎每一位躺在走廊里吸氧的患者都同时佩戴着N95口罩,尽管那会加重他们的呼吸困难,但一位陪床家属说:“医院里不干净,到处都是病毒。”
对病毒的恐慌在社会上蔓延,又把人们部分推向了医院的急诊科。朝阳医院里,一位躲在休息间里吃午饭的杨姓医生告诉本刊记者,他自从12月13日转阴后就一直在科室值班,至今没有调休。也是从12月中旬开始,来急诊科挂号的新冠患者占到80%以上,他们中既有长期卧床,感染后出现生命危险的老年人,也有表现出持续发热、胸背痛、长期咳嗽等感染症状的40~50岁之间的中年人。
12月29日下午,本刊记者在朝阳医院分诊大厅,看到漫长的候诊队伍像一条泥沙过多的水流,缓慢沉重地向前挪动。大厅里排队的人实在太多,空气不流通,待久了给人一种晕眩的感觉。有人站得太久受不了,借医生换班的时机,偷偷把诊室里的椅子转移到门口稍坐,坐着坐着就靠在墙边睡着。
所有诊室都是开放式的,能听到每个房间里患者讲述病情的声音。有位61岁的老人原本就有慢性阻塞性肺病,感染后自己在家吃药后咳嗽一直不见好,想在医院抽血查个CT;有位35岁的男士两周前开始低烧,想请医生开一些“效果更好的退烧药”;也有年纪更轻的不到30岁的患者,因为头痛腰背痛,难受起来睡不着觉,想给医生看看是不是属于新冠症状的一种……10分钟午饭后,杨医生在诊椅上连续坐了4个小时,他说得最多的一句话是“你看,肺还正常的,没有白色”。
因为对“白肺”的恐惧而来到医院的患者,构成了诊厅中排队的主力,但他们大部分并不算危重症患者。而分诊的原则是先向危重症患者倾斜,虽然每一位患者拿到的挂号单上都有号码,但谁也不知道自己什么时候才能进入诊室。王继玲告诉本刊,协和医院的号单上甚至没有写患者接下来对应的诊室,以免所有人提前等在诊室门口形成拥堵。
这样的不确定性加重了诊室外的焦躁和茫然。在朝阳医院,本刊记者遇见一对在诊室门口等了4个小时的母女。母亲55岁,有糖尿病,身体一直不太好,这次新冠后“也一直没有养好”,经常头晕、胃疼,女儿担心她症状加重,硬劝她来看急诊。她们上午9点就到医院挂号,女儿租了一把轮椅请母亲坐下,自己把皮包摘下来垫着坐在地上。候诊区人流稠密,室温上升,她们裹紧衣服和围巾,也和其他坐着等待的人们一样昏沉起来,女儿倚着母亲的腿慢慢睡着,直到下午1点左右,才被诊室里传来的叫号声惊醒。
王继玲告诉本刊,像这样只有一位家属陪同的患者,她们在值班时要格外留心。因为家属要搞清楚医院里的各种位置和流程,又要陪伴患者,免不了忙乱焦躁。有一位也是陪母亲看病的女士从发热门诊转过来,守着病人四五个小时不敢换地方,可就在去洗手间的一小会儿,她们挂的号就过了,只好重新再挂号,重新等一遍。
 “本周医院每天的急诊接诊量在500上下,急危重症比例15%~20%,留观床位使用率150%,医院里新开的一个30多张床的病房两天就收满了……”从12月27日起,北大医院整形科赵医生开始在个人微博@小狮子医生的搬砖日常里发布医院急诊数据。31日晚,她写道:我原以为这么多天了至少氧气产能应该跟上了吧,结果急诊二线每天晚上还是在群里报:“急诊目前各区域床位氧气监护均已用完,已无救治条件……”
“本周医院每天的急诊接诊量在500上下,急危重症比例15%~20%,留观床位使用率150%,医院里新开的一个30多张床的病房两天就收满了……”从12月27日起,北大医院整形科赵医生开始在个人微博@小狮子医生的搬砖日常里发布医院急诊数据。31日晚,她写道:我原以为这么多天了至少氧气产能应该跟上了吧,结果急诊二线每天晚上还是在群里报:“急诊目前各区域床位氧气监护均已用完,已无救治条件……”
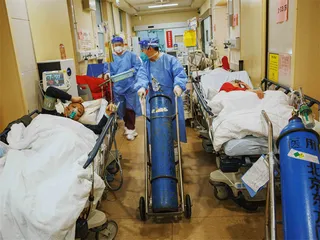
氧气、床位、设备、人员……海啸般的疫情冲击下,“短缺”是急诊大厅里的常态。
稀缺状态下,对“紧急状态”的定义也在发生变化。29日晚8点左右,北大医院急诊分诊台前爆发了一场争吵。一位家属匆匆挤进分诊队伍,要求医生为患者安排提前做心电图。“为什么就不能通融一下呢?!我们真的胸闷,很急!”他的声音越来越高,但还是被大厅的喧嚷盖了过去。但分诊护士像是早就习惯了这一切,她语气平静:“所有在心电图这儿排队的都是心脏不舒服的,除非急性心梗,否则不能加号。”那时,等着做心电图检查的人数已经达到40人。而广播里的电子声还在一遍遍通报:“目前内科患者较多,有115人等待。如有不适,请去分诊台。”
除了人手,最短缺的还是床。从12月22日起,北大医院新开综合重症监护病房,分流急诊病人,把全院散布在各个学科一时用不上的急救设备都集中到这里。他们还改造院内病区,陆续把呼吸内科病房从三个增设到五个,新增了近200个呼吸科床位。但源源不断送往医院的患者很快稀释了这些床位。12月28日到医院时,被急救车送到医院的患者们还能租借到“由卫健委调配的”随救护车而来的黄色担架床,到29日下午,一位刚把患者送到北大医院的急救人员告诉本刊记者,因为转运病床紧缺,他们中午接到卫健委通知,即刻起不能再继续租出床位,“送完患者后,每张床都得立刻带走”。
这反而带来了新的麻烦。王继玲观察到,从29日开始,诊室里开始出现120急救人员滞留。患者进入诊室后需要挂号、登记信息、询问病情等流程,有的还要马上找氧气罐吸氧,整套手续走完至少需要5~10分钟时间,但因为老人不能离开担架床,家属又没法及时找到床位,一定要“带着床走”的工作人员只好在大厅里站成一排等待,“所以我现在理解了为什么大家都说120叫车叫不来,毕竟一个车出去了就半天都回不来了”。
12月29日下午5点半,在北大医院急诊留观室的刘光洁一家,正在为一台吸痰器焦头烂额。
留观室里20多张病床已被占满,上面都躺着大口呼吸的老人,他们床头的心电监护仪不时发出嘀嘀警报。78岁的刘光洁躺在留观室最角落的一张矮床上,身上裹着一条洗褪成灰黑色的被套。那显然是一张现租的床铺,床板离地面只有10厘米左右,瘦小的刘光洁看起来像是直接睡在地上。他是昨天被救护车拉来的。这是他感染新冠病毒的第七天,一直就有肺部疾病的他在家就开始胸痛咳嗽,状态很不好。此时他的血氧已经掉到70上下,心率也在缓慢下降,这些都是危险的信号。
两个女儿守在一旁。大女儿坐在靠近门边的小马扎上,她三天前出现新冠感染症状,现在还在发烧,浑身没劲,站起来都有些困难。小女儿则在等一台吸痰器。刚才医生说要给刘光洁吸痰,但吸痰器没有了,得去借。小女儿感到不可思议:“怎么会呢?这么大的医院,连吸痰器都没有了?”
等待约半小时后,吸痰器借到了。护士用一根黄色圆管把刘光洁的嘴撑开,嘶嘶的负压吸引声之后,吸痰管刺激到咽喉,他开始猛烈咳嗽,微微翻下身,心率稍快了一些。但第二个坏消息又来了。医生说,刘光洁接下来会喘得越来越厉害,但医院里已经没有呼吸机了,只能等待他出现生命危象时进行“无创抢救”。这就意味着,两个女儿接下来只能等待父亲的生命征象渐渐衰弱,然后去叫值班医生抢救——给他注射一些强心药物,“不能改变结局”。
刘光洁的小女儿几乎要和医生吵起来了。她还是不能相信医院为什么会没有呼吸机,“有创无创”都没有。她想请医生在父亲的床边停留更久一些,但需要关注的患者实在太多,医生交代完情况就得离开。她还想知道万一情况恶化,她们能够向谁求助。更重要的是,在没有监护仪的情况下,她们究竟要怎么判断父亲的身体已经到了需要抢救的程度……她决定再去借一台血压计——护士告诉她,目前急诊室里能用的只有分诊台上的那一个了。
值班中,王继玲见证了不止一次的死亡,“基本上不能说每次值班都遇到过,但也差不多”。有天早上刚到岗没多久,一位候诊区的患者突然情况不太对,家属马上去喊护士,患者被临时推进急诊厅右手边的抢救室,半小时不到,挂号台前的家属就发出痛苦的嘶吼。一位高大的男人被家属围住痛哭着:“都怪我啊,应该早点让她来看!”
更多死亡是沉默的。在北京大学第三医院海淀院区,本刊在分诊台前遇见过一位正在办理丧葬手续的中年男人。在分诊台的扰攘中,他手拿一张检查单,在背面记下医生的联系方式和殡仪馆的电话,掏出母亲的身份证,一遍一遍地确认上面的户籍所在地,不停对医生说“辛苦了麻烦了”。他的母亲是前一天凌晨在医院急诊科的重症病房去世的。暂时的平静
今年1月4日下午,本刊记者又一次返回北大医院急诊科。像是退潮之后,急诊室和几天前有了很大变化。盘踞在门口坡道上的救护车只有一辆,大厅里的床位比元旦前减少了一半以上,急诊人流量逐渐回落,分诊台前只有两三个人在排队。根据@小狮子医生的搬砖日常透露的数据,元旦后这一周医院急诊接诊量从上周的500左右降到了400左右,急危重症比例降到了10%。
5公里外的协和医院里,王继玲发现,诊椅前的叫号屏上,被分诊预检为“一二级”的患者数量显著下降,虽然候诊区和走廊里还摆着床,大厅里也还有增设的输液椅,但诊室恢复了原先的空间秩序,那些“四级”的患者不再需要排队10个小时,只需要2~4小时就能看上病了。节后,他们的志愿工作也从三人一班调整成两人一班,再到下周,每班轮值将变为一个人。
一位清华大学附属北京清华长庚医院急诊科医生告诉本刊记者,根据医院接诊情况来看,北京的本轮重症高峰已经逐渐过去,作为医生,他们接下来需要做的是总结不同城市迎战重症高峰的经验,应对未来可能到来的新冠重复感染:比如新的XBB毒株,“有能力逃逸既往感染或疫苗接种产生的抗体,这意味着一些人可能会重复感染。根据之前新加坡等国家放开的经验,估计今年还会有三四波高峰,但总体来看趋势将逐渐平稳”。
经历了十余天的志愿者轮值,王继玲认为,此次协和医院之所以能在急重症高峰中保持有序,没有出现混乱失控状态,是因为前期各类资源准备相对充分,比如更快速组织医护人员和医疗资源,更快地开放床位。此前在接受“央视频”采访时,协和医院急诊科总值班马士呈介绍,在急重症高峰期间,“教授主任们都到一线与我们(急诊科医生们)一起并肩作战”。
“重症高峰下,医疗机构的收治能力很重要,医院要扩充人力和医疗基础设施。”上述清华长庚医院的急诊科医生提到,和很多医院一样,从12月7日开始,他们也从各个科室抽调人力支援急诊一线,甚至连血管外科、风湿免疫科的医生们也加入急诊支援班。
2022年12月30日,国务院联防联控机制综合组在全国新型冠状病毒感染医疗救治工作电视电话会议上指出,要坚持“保健康、防重症”,着力做好诊疗关口前移和重症患者救治工作。2023年1月3日,国家卫健委发文,要求各地要为高龄老人、有基础性疾病患者等重症高风险人群和困境儿童发放“健康包”,各地要积极组织为65岁以上有新冠病毒感染重症风险且行动不便的重点人群发放指氧仪,指导居家自测血氧饱和度。如果能有更为普及的自测标准和手段,将一些不那么必要进入医院的患者留在家中,当下一波疫情的浪头打过来时,急诊室的压力或许能被减轻。
(文中刘光洁为化名,感谢实习生陈银霞对采访的帮助) 新冠急诊