手术,换掉腹腔全部器官
作者:丘濂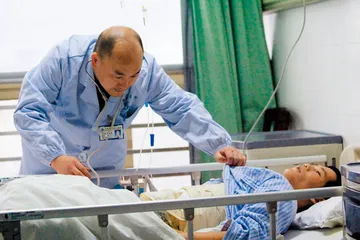 ( 贺志军仔细检查冯德发在移植手术后的恢复情况 )
( 贺志军仔细检查冯德发在移植手术后的恢复情况 )
跨年的13小时
2010年12月31日16点,冯德发被推进了3号手术室。这是35个手术室中最大的一间,有45平方米,所配的仪器设备也最为先进。手术室里有两张手术台,一张手术台上,贺志军正带着两位医生继续修整供体器官。器官被放置在一个巨大的圆盆中,里面灌注了UW溶液,盆外还堆有冰块保持溶液能够在0~4摄氏度。每隔几分钟,几位医生就需要把手从溶液中拿出,缓和一下发僵的手指。
冯德发紧紧闭着双眼,尽管他的爱人杨群燕回忆,他在得知能做手术之后一直兴奋大于紧张。“在等待的日子里,他天天嚷嚷着:‘怎么还不动手术?’”巡回护士徐蓉告诉记者,“许多病人进来都不敢睁眼,因为手术室太过明亮,布局也与病房完全不一样。”她握着冯德发的手为他做了术前的心理护理。普通手术病人只建一条静脉通路,冯德发则有三条,分别和左右手腕以及颈部相连。“我们选择了他最粗的血管来做穿刺,用了最大号的留置针,再连接粗的输血器,为的是在大出血的情况下,能够及时输液。”手术台旁边的监护仪上除了常规显示的心率和指脉波,还有冯德发的动脉波和中心静脉压。“动脉波体现了病人每秒钟的血压变化,反映的是他心脏的泵血功能,血管的收缩功能和血容量多少。中心静脉压则可以监测他回流心脏的血液情况。”麻醉师王建斌介绍说。
手术室的温度被设置在25摄氏度,比一般的高了5摄氏度。“这是考虑到患者在肝功能没有恢复时,凝血能力差。凝血酶只有在人体正常体温36~37摄氏度时活性才好。”徐蓉说。因此那天巡回护士每隔半小时,就需要给手术台上的医生擦汗,防止汗液掉在病人腹腔里引起感染。冯德发的身下铺有一张电热毯,他的身上还盖着一层复温毯。当他的腹腔被打开后,散热会很快。止血用的盐水垫用的是37~40摄氏度的,术中通过静脉通路进入冯德发体内的液体也都要事先在温箱中加热。
在供体器官修整基本完成时,贺志军转到旁边的手术台上,与科室的齐海智主任一同从冯德发腹腔内剥离器官。他们的身后各站一名助手医生,旁边还各有一位男性的洗手护士。“贺教授特地要求要体力好的男护士,因为手术器械多、用于止血的盐水垫多,担心统计出错,要求洗手护士要从头站到尾不更换。”徐蓉说。手术器械中就有贺志军专门做肝移植手术的工具包,“都是从德国进口,比如血管镊,它上面有横纵两种齿,一下能夹紧破损的血管”。
 ( 移植术前4小时,普外器官移植科主任齐海智(左)与贺志军配合,对冯德发腹腔器官做细致剥离 )
( 移植术前4小时,普外器官移植科主任齐海智(左)与贺志军配合,对冯德发腹腔器官做细致剥离 )
手术将近进行了3个小时,马上就要将最后一个器官——肝脏分离下来。“突然呼地一下,血全部涌了出来,不仅充满了整个腹腔,还一下通过抽吸器灌满了离心机旁边2000毫升的储存血液的罐子,血液正是从这里再分批进入800毫升的离心机中,每5分钟完成一边清洗,再回到冯德发体内。这次出血的速度太猛,离心机根本来不及做清洗。我们吓了一跳,以为是把下腔静脉碰断了。等到血退去一些,才发现是一条小拇指粗的侧支血管。贺教授先是凭感觉压住出血点,然后用镊子夹住,一点点做了结扎。”王建斌说,“当时监护仪上的动脉压一下从130降到了70,我马上往静脉里推下收缩血管的药和强心药,另一名负责麻醉的助手过去手动操作离心机,让步骤之间衔接更快。”20分钟后,冯德发的生命体征恢复了平稳。
21点30分,贺志军开始植入8件腹腔器官,它们是作为一个整体被放置在冯德发的腹腔中的。就血管吻合来讲,只需要进行受体的肝静脉与供体的肝上下腔静脉的端口吻合,另外是受体的腹主动脉与供体的一个血管蒂来做吻合——血管蒂是在修整过程中,为了植入时对接方便,将肠系膜上动脉和腹主动脉组合起来形成的端口。“动脉吻合时,由于血管较细,要在放大镜下操作,这对手的运动幅度、距离感的把握都有要求,须得经过训练才能做好。”李一宁说。这段过程持续了40分钟,接着便是最关键的,完成血管复流。“8个器官一起开放,这对麻醉师来说,是个巨大的挑战。器官都需要供血,回心的血液就没有了。”王建斌说,“而且经过UW溶液浸泡的器官是冰冷的,血液经过器官就会被降温,再回到心脏可能引起心脏的骤停。”对这个问题贺志军在手术之前也有预计。“所以我们缓慢开放动脉,并用40摄氏度左右的盐水清洗腹腔,给脏器加温。麻醉师那里加快输送红细胞和血浆,维持循环系统的稳定。”
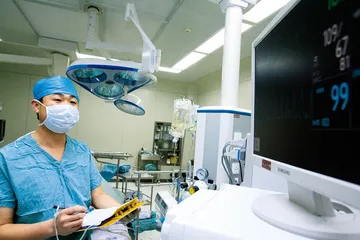 ( 麻醉师王建斌负责维护手术中冯德发各项生命体征的平稳 )
( 麻醉师王建斌负责维护手术中冯德发各项生命体征的平稳 )
接下来的对创面的止血,是手术中最漫长的阶段。此时病人的体内血液已经复流,细菌有可能由血液从肠道中出来,因此不能再用自血回收系统。“肝功能凝血功能的恢复是一个缓慢的过程。你会看见一片一片的渗出的血珠,并没有明确的出血点。就好像南方在春天来临时墙壁上出现的细小的水滴。这时候需要用盐水垫反复按压,用氩气枪反复烧灼,一些有针孔的地方也在冒血,需要重新缝合。5个小时左右,可以感受到血凝块出现,这才表明肝脏开始发挥作用,这个繁琐的过程才告结束。”李一宁说。在创面止血后,又有消化道吻合和结肠吻合并造瘘两个环节,还要选择几个点把各个器官固定,“慢慢肌体就会有新的组织长出,与新器官相连”。
供体器官在冯德发的体内并没有明显的排斥反应。随着肝功能凝血功能的恢复,小肠也恢复了红润,开始一波一波地蠕动起来,血糖逐渐处于正常值范围,表明胰腺在正常分泌胰岛素。王建斌做了一个比喻,来说明整体的器官移植比单个器官移植有更强的免疫耐受能力:“就好像你派一个兵去敌营,很容易被消灭,派一个连过去,则可以顽强抵抗。”
冯德发的转机
贺志军第一次见到冯德发是在2010年11月23日。冯德发家住永州市普利桥镇应塘村,那天来长沙看病。“9月的时候,他先是感冒,后来出现剧烈腹痛,痛起来会从床上滚到地上,大便困难,时常会便血。镇上的医院诊断是支气管炎,解释不了腹痛。等到了永州市两家医院,照了CT,才知道是门静脉系统出现了血栓。但是,什么病导致的血栓并不清楚,医生也怀疑过是癌症。直到11月23日上午,他实在疼得受不了,身上衣服全湿透了,医生让他赶紧转长沙的大医院,我们才决定过来湘雅二院。”杨群艳向本刊记者回忆。冯德发当天由急诊转入了病房。
“我们将原发病确定为抗磷脂综合征。”贺志军说,“这是一种免疫功能异常的疾病。它的发病率并不高,往往有的人患病后并不知道,因为没有明显症状。冯德发病情的罕见之处就在于抗磷脂综合征引发了门静脉系统的广泛血栓。门静脉系统形态好像一棵树,由肠系膜下静脉、脾静脉、肠系膜上静脉汇合而成,回收来自腹腔脏器的血液。大多数血栓的情况只是发生在门脉系统中的一个血管分支,而不会像冯德发一样,整个系统全部堵住。他这样的病人最后可能有两种结局:一是小肠首先由于缺血后肠坏死,然后穿孔。或者门脉系统堵塞,血液被迫从其他侧支血管通路回流,使得其中一根食道静脉很容易变得很粗,接着大出血。如果不将所有腹腔器官换掉,一般病人也就只能再活半年左右。”
冯德发11月来医院,住了不到一星期就走了。他走的那天,正好贺志军出差,回来后发现冯德发的床位空了。“住院费每天根据用药或者做检查不同,要2000到5000元,钱都用光了,不回去怎么办?”杨群燕说。她今年30岁,5年前通过别人介绍,从邻村嫁给了32岁的冯德发,图的是“他老实、性格好”,两人同年有了个女儿。“家里种了1亩多水稻,养了20多头猪,每年收入能有4000多元。”种双季稻与养猪,是两人唯一的收入。“去年他终于决定出去做工,到杭州给人家装空调柜机。结果做一天,休两天,工资也拖着不发,他就灰头土脸回来,再也不出去了。”从医院回到家,冯德发每天去村里的诊所输液,早晚还要各打一针止痛药,“只是由于疼痛,他脾气变得很差,或者默不做声,或者冲我发火”。冯德发的弟弟在离开医院前,抄下了贺志军的电话,不断询问怎么才能挽救哥哥的生命。贺志军则告诉他,正在与全院各科室专家讨论,是否要进行多器官联合移植手术。如果讨论通过,将有可能获得医院新技术发展基金的支持。
无论是在会诊,还是在面临医院器官移植伦理委员会的审查中,贺志军需要回答有关手术指征的问题,即器官移植手术是否既消除门静脉血栓的症状,又对原发病有治疗作用?“在后来从冯德发身上取下的脏器中,可以看到门脉系统的组成血管中已经形成纤维,剖开它,就好像切开一根火腿肠,中间是实心的。这就表明,已经过了可以进行溶栓的初期阶段。抗磷脂综合征是由于免疫功能异常引起的,它本身需要用免疫抑制剂来治疗。而完成器官移植后,冯德发需要长期依靠免疫抑制剂来降低自身免疫系统对供体器官的排斥反应,两者的治疗方案完全吻合。在每年多器官联合移植手术量占全美国60%的迈阿密器官移植中心,从截至2009年的统计数字来看,34例成人多器官联合移植中,14例都是肠系膜血管栓塞患者,排在第二的是外伤患者,只有5例。由此可见,冯德发的病是这项手术最主要的适应症。”
如果手术成功,这将是湖南省第一例,全亚洲第二例。第一例手术是在上海瑞金医院,2004年12月24日完成。“在器官移植方面,湘雅二医院都是在技术而不是数量上取胜。由于地域限制,医院所面向的民众经济水平有限,我们每年处理的移植病例并不如一些大城市多。比如肝脏移植,从1998年第一例肝移植手术起,平均每年只做10例至20例。但我们希望在器官移植的精度和广度上占领制高点。器官移植中,对手术精度要求最高的是亲体肝移植,因为要在不阻断肝脏血流的情况下,用超声切肝的方式从活体上切肝给受体,这就要保证捐献人的绝对安全。”
2010年8月,贺志军所在的科室刚刚完成了华中地区首例亲属供肝幼儿部分肝移植术。“幼儿的血量少,他出1毫升血,相当于成人出20毫升。如果说一般肝移植需要修钟的水平,幼儿亲体肝移植则要达到修表的水平。”广度上讲,则是要从单器官移植,过渡到两个器官的联合移植,再向多器官移植发起挑战。“科室先后完成了肝肾联合移植、胰肾联合移植与肝胰联合移植,已经积累了器官组合移植的不少经验。半年前,曾经出现了一个和冯德发一样、患有门静脉系统广泛栓塞的病人,我们当时也确定了腹腔多器官移植的手术方案,却因迟迟等不来合适的供体,病人选择了回家,放弃治疗。”也正是基于在器官移植广度上能有所突破的目标,医院最终决定免去这次手术的全部费用,冯德发终身与此相关的药物与检查费用,也由医院负担。
贺志军的胜算
从供体上切取器官并做出合适的修整,是移植手术的第一步,它直接决定了该器官在受体身上能否正常发挥功能。全腹腔器官移植涉及脏器众多,因此这个过程也极其复杂,这恰恰是贺志军在技术操作上的优势。2000年,贺志军在美国西北大学附属西北纪念医院(Northwestern Memorial Hospital)器官移植中心学习。“由于行医执照问题,其他移植手术的环节都只能观摩,唯有取器官的过程我可以亲自参与。美国的死亡标准是脑死亡,这就意味着有许多器官切取的对象是活体,他的血流是通畅的。如果分层分得不好,不该损伤的地方损伤了,或者有血管没有及时结扎,组织马上会冒血。国内医学院校的毕业生,进行的只是尸体解剖,这是两种截然不同的体验。”器官修整也是接下来手术成功的关键。“像胰腺和旁边黄色的脂肪组织很相似,一定要严格区分两者的间隙,将脂肪分离掉。不熟悉的人会误伤胰腺,手术之后会出现损伤性的胰腺炎。”
手术的另一个难度则是来自对巨大手术创面的出血的控制。“因为门脉系统广泛血栓后,患者存在严重的门脉高压,血液都由腹膜后的侧支血管回流到心脏,这些侧支血管就像一片蜘蛛网,在分离器官时,很容易碰断某一根造成大出血。另外就是全部器官取走之后,会出现一个‘无肝期’。肝脏是产生凝血酶的,直到新肝脏凝血功能重新恢复,这段时间对手术创面都要严密止血。”贺志军预先设计了几种方式来应对:“对待细小血管的出血或者表面渗血,我们准备了氩气刀来烧灼止血;在器官分离的过程中,我们将为门静脉系统提供血供的动脉暂时阻断,这样通过侧支血管的血就减少了,即使碰断也不会大量涌血;还有一个血液的回收系统,其中离心机将手术创伤的组织碎片去掉,分离出红细胞,在经过浓缩,回到人的体内,最大限度节约用血。在‘无肝期’,我们还会通过补充外援性的凝血因子和凝血酶,来提高病人的凝血功能。”即便有这样的应对措施,在长沙血液中心供血紧张的背景下,担心短时间内筹集不到足够血液,贺志军还是向医院负责血液协调的工作人员提前预估了50袋、每袋为300毫升的用血量,“最后控制得不错,输血只占了预计的一半”。
虽然对贺志军来说,全腹腔器官联合移植将是第一次操作,但是它的基础就是3个腹腔器官的单器官移植:肝、胰和肾。从2004年贺志军在湘雅二院参与第一例肝移植手术起,他至今一共参加了100多例移植手术,其中有6例又是联合器官移植。肝移植手术贺志军参与得最多。“不仅手术技术在不断提高,还有团队配合的能力。‘无肝期’的长短,直接决定了病人的生命。作为主刀医生,要尽快为新肝脏来做血管吻合。而在吻合之前,病人的下腔静脉是被阻断的,这就需要麻醉师在此时一定要维持病人生命体征的稳定。手术对病人的干扰越大,对麻醉的要求也就越高,他要将这种干扰纠正回来。”
就在手术之前的一个月,贺志军主刀了湖南省第一例小肠移植手术。“小肠移植属于腹内空腔脏器移植,它与食物直接接触,并富含淋巴组织,术后感染及排异的可能性均大于腹内实体器官移植(肝、胰、肾),而且感染或排异造成的肠坏死、穿孔会直接威胁患者的生命,这也是小肠移植滞后于腹内其他器官移植的原因。”这次手术实践让贺志军改进了为冯德发设计的手术方案。“患者在手术后,位于十二指肠上的肠系膜血管出现水肿,使得这段肠道出现梗阻。我们不得不第二次打开患者腹腔,将胃和十二指肠之后的空肠做了吻合,让食物可以不经过十二指肠,直接进入空肠。冯德发的手术中也包括了小肠移植,水肿是必然的,我们就决定直接来做胃肠吻合,这样他消化道的重建就会平顺许多。”
“手术能否顺利完成,一是和技术层面的操作有关,二是要看主刀医生对手术的整体框架能力,对手术可能出现的问题,有无预防和应对的措施。”基于以往的经验,贺志军在与病人的术前谈话中将手术风险估计为10%。
关于未来
湘雅二医院在手术后10天,宣布了这次全腹腔多器官联合移植手术的成功。“实际手术后7天是术后的风险期,如果在这段时间,器官功能正常,没有手术并发症的发生,就可以算作成功。选择10天后公布结果,更加稳妥,此时免疫抑制剂的使用也降到一个正常的水平。”贺志军说。
冯德发将终身使用免疫抑制剂。“我们将会严格监测冯德发的器官功能恢复情况,在免疫抑制剂的剂量使用上找到一个平衡点,使得身体既不攻击新器官,又对细菌和病毒有很好的识别能力。未来一个重要的监测对象就是小肠,它要接触食物,感染率就高。而无论感染还是排异,病人的症状都是肠道发炎,拉肚子。于是我们就需要保留一个造瘘口,随时可以做肠镜,取组织来做活检,严格区分感染和排异两种完全相反的原因。”免疫抑制剂和做检查的费用大约每月5000多元,一年5万~10万元,“这些都由医院负担”。
在病床上的冯德发两颊凹陷,自患病以后,他一直只吃流食。由重症监护室转入普通病房后的一天深夜,他打电话给贺志军,抱怨妻子不愿给他下楼去买吃的,贺志军需要像哄孩子一样的哄他。“我们现在让他妻子准备点没有油花的清汤,先把他的胃口挑起来。”在病房里的杨群燕满脸疲倦,在不独自面对丈夫时,依旧会愁容满面。“手术费和今后的医疗费免了,可是之前在村里、县里的医院看病的花费,和在二院早期的治疗费用,还有十几万元没有还清亲戚。家里的房子、猪、值钱的电器统统在急用钱的时候以最便宜的价格卖掉了,回到村子里,只好暂住在他弟弟家。女儿很聪明,后年要上学,本来打算送到镇里的学校。现在看来,也只能在村里读书了。”
杨群燕说,这次丈夫生重病,自己得到最大的教训是不能像原来那样生活。“以前不知道挣钱,也不知道攒钱,除了养猪、种田、照顾孩子,闲暇时间就聚在一起打牌或者看人打牌,一天天就这样过去了。”
在手术费用不成问题后,冯德发和他的家人最关心的自然就是:这场手术能将他的生命延迟多久?贺志军找不到纯粹关于全腹腔多器官移植手术成活率及成活时间的统计,也没有至今存活最长者的资料。他手里有一份迈阿密器官移植中心在2009年对本中心所做多器官联合移植手术成活率的统计,其中包括了全腹腔多器官移植。从图表中可以看到,在1994~1997年,手术以后成活在4年以上的病人,占总病人的25%,而到了1998~2000年,这个数字上升到44%,在2001~2005年,数字跃升到58%。所以贺志军给出了这样的答案:如果能活到4年,长期存活的概率就明显增加。■
(文 / 丘濂) 器官移植器官手术全部健康养生换掉腹腔